日本トップレベルの肝胆膵外科治療を提供いたします
肝胆膵グループでは遠藤教授、松山准教授、熊本講師を中心に年間80~100例の高難度肝胆膵手術をおこなっています。(他手術も合わせると年間200例程度)
消化器内科、臨床腫瘍科、放射線科と協力して、術前診断から手術、化学療法まですべてを担当しています。他の病院で手術できない症例でも化学療法や化学放射線療法を組み合わせることで根治手術も多数行っています。一方で創が小さく痛みも少ない腹腔鏡手術も積極的に取り入れ、腹腔鏡下肝切除、膵切除も内視鏡外科技術認定医のもと、安全に施行しています。
取り扱う主な疾患
① 肝 (肝細胞癌、肝内胆管癌、転移性肝癌など)
② 胆 (胆管癌、胆嚢癌、膵胆管合流異常症、肝内結石症、胆石症、胆嚢ポリープなど)
③ 膵 (膵癌、膵嚢胞性疾患(IPMN,MCNなど)、膵神経内分泌腫瘍)
④ 生体肝移植
① 肝臓の手術
教室では年間80例以上の肝切除を行っており、その高い技術力は評価されております。
他の病院で手術できない症例も化学療法や術前門脈塞栓、多段階肝切除により積極的に手術していますので是非ご相談ください。
また内視鏡外科技術認定医(肝臓)による低侵襲手術(腹腔鏡下肝切除)も行っており、難度の高い腹腔鏡下系統的肝切除も施行しています。
一方で安全性、根治性を担保するために複雑な術式の際は不向きな事も多くあります。
疑問などあれば担当医にご相談ください
画像: 3D Vincent
術前に3DCTを撮影し、綿密な術前治療計画を立てて手術を行います
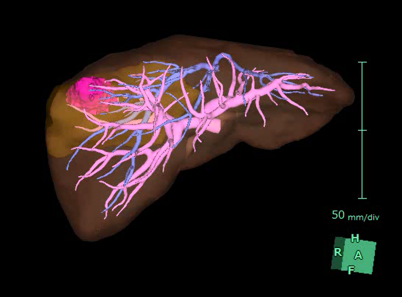
画像: 腹腔鏡下肝切除
肝切離予定部のマーキング(難度の高い頭側背側領域S7の腫瘤に対し腹腔鏡下肝切除を行いました)
画像: 腹腔鏡下肝切除
肝切離予定部のマーキング(頭側背側領域S7の腫瘤に対し腹腔鏡下肝切除を行いました)
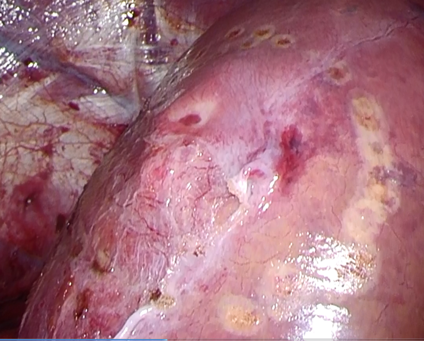
② 胆道の手術
胆道悪性疾患の手術件数は年間40-50例程度であり、臨床、研究ともに日本でトップ施設のひとつです。他院では治療困難と判断されて患者さんも多く、消化器内科と連携して胆道ドレナージから、化学療法、手術、術後化学療法と幅広く行っております。
当科では術前にリンパ節転移や血管浸潤を認める予想される患者さんに術前化学療法としてゲムシタビン+TS-1あるいはゲムシタビン+シスプラチンの化学療法を行った後に手術を行っています。 また癌の局所進行が著しい場合や肺や肝臓などに転移を認めても、半年~1年間化学療法を行い、病勢が進行しなければ切除を検討しています。このような切除不能胆道癌に対するConversion surgery率は20-25%であり、あきらめない治療をおこなっています。
一般的に胆道癌に対する手術は、胆管が肝臓の中から十二指腸までにおよぶため、肝切除から膵頭十二指腸切除まで様々ですがどれも高難度手術となります。 また血管浸潤の有無により動脈や門脈の合併切除・再建も必要になる場合も多く、術後の合併症や死亡率が高いことも問題になっています。そのため教室では少しでも安全に手術を行うために、ドイツのMeVis社と提携し、手術前のシュミレーション画像を作成し、綿密な手術計画と立てています。またApple社のiPadを利用した術中ナビゲーションも行っており、最先端の医療技術を応用した取り組みを行っています。
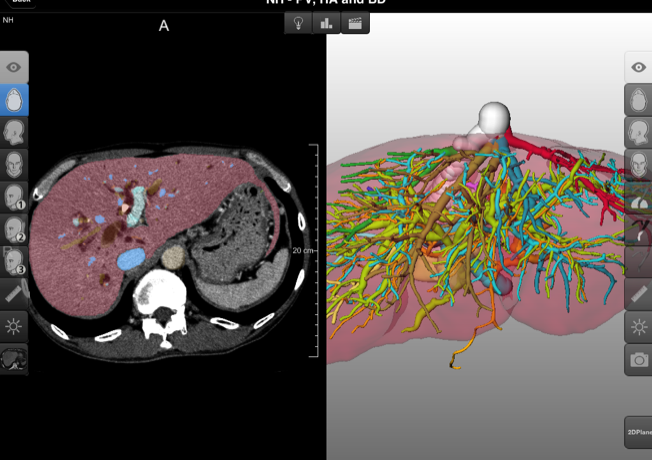
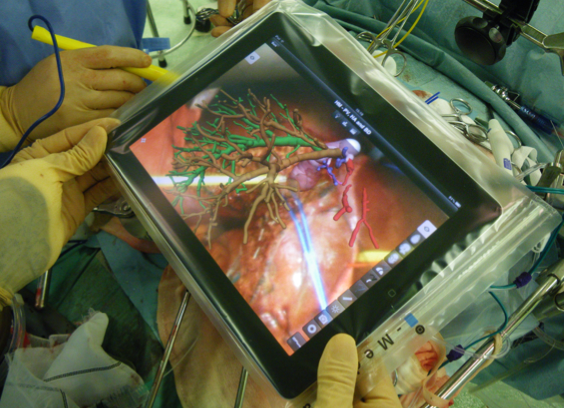
③ 膵臓の手術
教室では年間50-70例程度の膵切除をおこなっており、症例数は県内トップクラスです。膵癌は未だに根治が難しく難治癌のひとつに挙げられます。教室では2008年より術前化学放射線療法(NACRT)を積極的に導入しています。
膵癌の中でも切除可能、切除境界型、切除不能膵癌の大きく3つに分類されます。
切除可能膵癌(R膵癌)に対しては切除を先行しておこなっていましたが、2018年より臨床試験としてゲムシタビン+TS1による術前化学放射線療法を行った後に手術を施行しております。
切除境界型膵癌(BR膵癌)に対してはゲムシタビン+アブラキサンによる術前化学放射線療法を行った後に手術を施行しています。
切除不能膵癌(UR膵癌)に対しては臨床腫瘍科と連携し、FOLFIRINOXやゲムシタビン+アブラキサンによる化学療法を半年~1年行い、病勢の進行がなければ積極的に手術を行っています。
これらの治療方針については消化器内科、放射線科、臨床腫瘍科との合同カンファランスを行い、決定しています。
根治切除(R0)のため、血管合併切除を伴う膵頭十二指腸切除や腹腔動脈幹合併膵体尾部切除も積極的に施行しています。
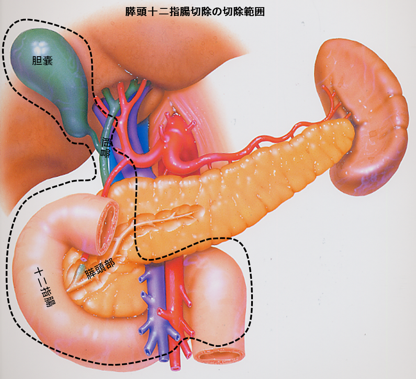
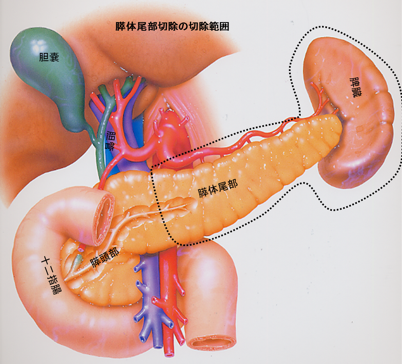
④ 生体肝移植
生体肝移植とは、生きている健康な人(ドナー)から肝臓の一部を摘出し、重症の肝疾患を持つ患者(レシピエント)に移植する臓器移植術です。2010年7月に改正臓器移植法が施行され、脳死肝移植数が増加しましたが、いまだ脳死ドナー不足であり、生体肝移植を行わざるを得ないのが現状です。
生体肝移植が必要となる患者様は、下記に記載した疾患などで、内科的な治療が限界である急性または慢性の肝不全状態や、肝機能が悪く他に治療法のない肝細胞癌の患者となります。
・胆道閉鎖症
・原発性胆汁性肝硬変
・先天性代謝異常
・肝静脈血栓症
・原発性硬化性胆管炎
・原発性肝悪性腫瘍
・アルコール性肝硬変
・非アルコール性肝硬変
・その他
当科では1997年から生体肝移植を開始し、2019年1月までに66例の生体肝移植を行っております。当初より、消化器内科、臨床腫瘍科、麻酔科、看護部、ICU、手術部など多くの診療科や部門と連携し生体肝移植を行っており、治療成績であるレシピエントの1年生存率は82.8%、5年生存率は73.2%と良好な成績を維持しております。 原疾患の内訳は、下記となります。
・肝細胞癌(n=15)・B型肝炎肝硬変(n=13)
・劇症肝炎(n=10)
・原発性胆汁性肝硬変(n=8)
・C型肝炎肝硬変(n=6)
・アルコール性肝硬変(n=5)
・原発性硬化性胆管炎(n=2)
・自己免疫性肝炎(n=2)
・胆道閉鎖症(n=2)
・その他(n=3)
現在、神奈川県下で成人の生体肝移植を行っている施設は当院のみとなりますので、生体肝移植により救命出来る可能性がある場合はご紹介いただければ幸いです。

